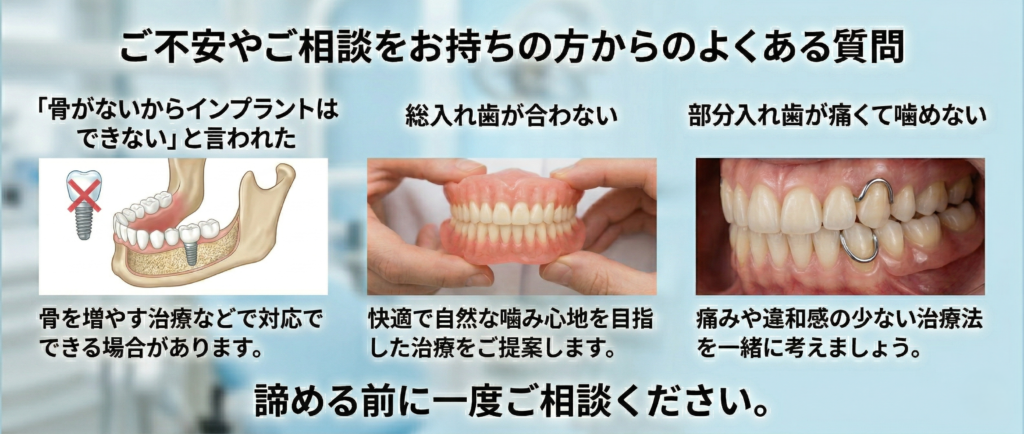
総入れ歯が合わない、部分入れ歯が痛くて噛めない、「骨がないからインプラントはできない」と言われた――そんなお悩みを抱えて、吉本歯科医院には多くの方がご相談に来られます。また、「インプラントに興味はあるけれど手術が怖い」「費用が高額で不安」「オールオン4で後悔しないか心配」「ブリッジがグラグラしていて抜歯になるかもしれない」
「抜歯後の治療をどうすればいいのか分からない」といった不安や疑問をお持ちの方も少なくありません。このページでは、実際に当院へご相談に来られた患者様からいただくご質問の中から、特に多いものを厳選してご紹介しています。ご自身のお悩みに近い内容がありましたら、ぜひ参考になさってください。
- 1. 骨がない・骨が少ないと言われた
- 1.1. Q.骨がないと言われたのですがインプラントはできますか?
- 1.2. Q.骨が少ない場合はどんな治療になりますか?
- 1.3. Q.骨造成にはどれくらいの期間がかかりますか?
- 1.4. Q.骨造成とは何ですか?
- 1.5. Q.骨を作る治療は痛いですか?
- 1.6. Q.骨造成にはどれくらいの期間がかかりますか?
- 1.7. Q.骨がない人は必ず骨造成が必要ですか?
- 1.8. Q.骨が薄い場合でもオールオン4はできますか?
- 1.9. Q.上顎の骨が少ない場合の治療法は?
- 1.10. Q.下顎の骨が少ない場合の注意点は?
- 1.11. Q.サイナスリフトとは何ですか?
- 1.12. Q.ソケットリフトとの違いは?
- 1.13. Q.骨造成の成功率はどれくらいですか?
- 1.14. Q.他院で断られた場合でも対応できますか?
- 1.15. Q.CT検査で何が分かりますか?
- 1.16. Q.骨密度が低いとインプラントはできませんか?
- 1.17. Q.骨がない人でも即日インプラントは可能ですか?
- 1.18. Q.骨が少ないと費用は高くなりますか?
- 1.19. Q.骨が吸収する原因は何ですか?
- 1.20. Q.入れ歯で骨が減ることはありますか?
- 1.21. Q.骨が少ない人のリスクは何ですか?
- 1.22. Q.骨がない場合の失敗例はありますか?
- 1.23. Q.短いインプラントは使えますか?
- 1.24. Q.斜めに入れるインプラントとは?
- 1.25. Q.治療を断られる基準は何ですか?
- 1.26. Q.高齢でも骨造成は可能ですか?
- 1.27. Q.骨がない場合の治療期間は?
- 1.28. Q.骨造成後に注意することは?
- 1.29. 骨が少ない人に向いている治療は?
- 1.30. Q.自分が骨不足かどうかはどう判断しますか?
- 2. インプラント治療について
- 2.1. Q.インプラントと差し歯の違いは何ですか?
- 2.2. Q. インプラントの仕組みを教えてください
- 2.3. Q. インプラント治療の流れはどうなりますか?
- 2.4. Q. 治療期間はどれくらいですか?
- 2.5. Q. 手術時間はどれくらいですか?
- 2.6. Q. 痛みはどれくらいありますか?
- 2.7. Q. インプラント手術の時の麻酔はどのように行いますか?
- 2.8. Q. 手術後の腫れはどれくらい続きますか?
- 2.9. Q. インプラントはどれくらい持ちますか?
- 2.10. Q. タバコを吸っています。禁煙しないとインプラントできませんか?
- 2.11. Q. 寿命は何年ですか?
- 2.12. Q. メリットは何ですか?
- 2.13. Q. デメリットはありますか?
- 2.14. Q. 失敗することはありますか?
- 2.15. Q. 成功率はどれくらいですか?
- 2.16. Q. 保険は使えますか?
- 2.17. Q. 費用はどれくらいですか?
- 3. 部分入れ歯の悩みからインプラント
- 3.1. Q. 部分入れ歯からインプラントにできますか?
- 3.2. Q. 部分入れ歯が痛い原因は何ですか?
- 3.3. Q.部分入れ歯の金属のバネが見えるのが気になります
- 3.4. Q. 部分入れ歯だと毎回食べ物が挟まるのはなぜですか?
- 3.5. Q. 部分入れ歯が外れやすいのは普通ですか?
- 3.6. Q. 部分入れ歯からインプラントにすると何が変わりますか?
- 3.7. Q. 部分入れ歯からインプラントにすると見た目は自然になりますか?
- 3.8. Q. 部分入れ歯からインプラントにするには何本必要ですか?
- 3.9. Q. 部分入れ歯からインプラントに変えるのは費用はどれくらいですか?
- 3.10. Q. 部分入れ歯からインプラントにする治療期間はどれくらいですか?
- 3.11. Q. インプラント手術の時の痛みはありますか?
- 3.12. Q. インプラントの手術が怖いのですが大丈夫ですか?
- 3.13. Q. 部分入れ歯とインプラントは併用できますか?
- 3.14. Q. インプラントは片側だけでもできますか?
- 3.15. Q. 部分入れ歯を長年使っており骨が少ない場合はどうなりますか?
- 3.16. Q. 部分入れ歯をやめて即日インプラントは可能ですか?
- 3.17. Q. 高齢でもできますか?
- 3.18. Q. 部分入れ歯を使い続けるリスクは?
- 3.19. Q. 部分入れ歯とインプラントでは噛む力はどれくらい変わりますか?
- 3.20. Q. メンテナンスは必要ですか?
- 3.21. Q. 部分入れ歯よりも長持ちしますか?
- 3.22. Q. 部分入れ歯の違和感とインプラントの違和感の違いはありますか?
- 3.23. Q. 部分入れ歯で発音がしにくいです。インプラントにすると発音への改善は?
- 3.24. Q. インプラントにすると外さなくてもいいですか?
- 3.25. Q. インプラントにすれば寝るときもそのままですか?
- 3.26. Q. 部分入れ歯は保険がきいたがインプラントは?
- 3.27. Q. 部分入れ歯しか無理ですと他院で断られた場合でもできますか?
- 3.28. Q. 部分入れ歯をインプラントにする場合、どの程度の期間、仕事に支障が出ますか?
- 3.29. Q. 自分に合うかどうか判断方法は?
- 4. 総入れ歯の悩み
- 4.1. Q. 総入れ歯が痛いのはなぜですか?
- 4.2. Q. 噛めない原因は何ですか?
- 4.3. Q. 外れやすいのは普通ですか?
- 4.4. Q. 会話中にズレるのが不安です
- 4.5. Q. 食事が楽しくありません
- 4.6. Q. インプラントで改善できますか?
- 4.7. Q. オールオン4とは何ですか?
- 4.8. Q. 総入れ歯から固定式にできますか?
- 4.9. Q. 費用はどれくらいですか?
- 4.10. Q. 治療期間はどれくらいですか?
- 4.11. Q. 痛みはありますか?
- 4.12. Q. 手術は怖いです
- 4.13. Q. 高齢でもできますか?
- 4.14. Q. 骨がない場合はどうなりますか?
- 4.15. Q. 即日仮歯は可能ですか?
- 4.16. Q. 食事はすぐできますか?
- 4.17. Q. 見た目は自然になりますか?
- 4.18. Q. 外さなくていいですか?
- 4.19. Q. 寝るときはどうしますか?
- 4.20. Q. 掃除はどうしますか?
- 4.21. Q. 長持ちしますか?
- 4.22. Q. メンテナンスは必要ですか?
- 4.23. Q. 話しにくくなりませんか?
- 4.24. Q. 入れ歯に戻ることはありますか?
- 4.25. Q. 失敗することはありますか?
- 4.26. Q. 他院との違いは?
- 4.27. Q. 通院回数は?
- 4.28. Q. 仕事に影響は?
- 4.29. Q. 家族に反対されています
- 4.30. Q. 自分に向いているか知りたい
- 5. 全身疾患がある場合
- 5.1. Q 糖尿病でもインプラントできますか?
- 5.2. Q 高血圧でも大丈夫ですか?
- 5.3. Q 心臓病がある場合は?
- 5.4. Q 骨粗しょう症でも可能ですか?
- 5.5. Q 抗凝固薬を飲んでいますが大丈夫ですか?
- 5.6. Q 喫煙していてもできますか?
- 5.7. Q 免疫力が低い場合は?
- 5.8. Q 術後の感染リスクは?
- 5.9. Q 麻酔は安全ですか?
- 6. Q 服薬はどうなりますか?
- 6.1. Q 血液検査は必要ですか?
- 6.2. Q 持病があると治療期間は延びますか?
- 6.3. Q かかりつけの医師の許可は必要ですか?
- 6.4. Q 骨が弱い場合は?
- 6.5. Q 全身疾患がある場合、失敗リスクは高いですか?
- 6.6. Q 治療できないケースは?
- 6.7. Q 代替治療はありますか?
- 6.8. Q 全身疾患がある場合のインプラント治療は生活制限はありますか?
- 6.9. Q 術後の注意点は?
- 6.10. Q 費用は変わりますか?
- 6.11. Q リスクを減らす方法は?
- 6.12. Q どの程度なら安全ですか?
- 6.13. Q 他院で断られましたがインプラントできますか?
- 6.14. Q 相談だけでも可能ですか?
- 7. インプラント治療後のメインテナンス
- 8. インプラント初診パックについて
- 9. オールオン4®について
- 9.1. Q1. オールオン4とは何ですか?
- 9.2. Q2. 何本のインプラントで支えますか?
- 9.3. Q3. 総入れ歯との違いは?
- 9.4. Q4. メリットは何ですか?
- 9.5. Q5. デメリットはありますか?
- 9.6. Q6. 後悔する人はいますか?
- 9.7. Q7. 向いている人は?
- 9.8. Q8. 向いていない人は?
- 9.9. Q9. 骨がなくてもできますか?
- 9.10. Q10. 即日仮歯は可能ですか?
- 9.11. Q11. 手術時間は?
- 9.12. Q12. 痛みはありますか?
- 9.13. Q13. 費用はいくらですか?
- 9.14. Q14. 治療期間はどれくらいですか?
- 9.15. Q15. 食事はいつからできますか?
- 9.16. Q16. 見た目は自然ですか?
- 9.17. Q17. 外さなくていいですか?
- 9.18. Q18. 清掃はどうしますか?
- 9.19. Q19. メンテナンスは必要ですか?
- 9.20. Q20. 寿命はどれくらいですか?
- 9.21. Q21. 壊れることはありますか?
- 9.22. Q22. 修理は可能ですか?
- 9.23. Q23. 話しにくくなりませんか?
- 9.24. Q24. 匂いは出ませんか?
- 9.25. Q25. 保証はありますか?
- 9.26. Q26. 高齢でもできますか?
- 9.27. Q27. 他院で断られました
- 9.28. Q28. 上だけ・下だけできますか?
- 9.29. Q29. 通院回数は?
- 9.30. Q30. 自分に向いているか知りたい
- 10. インプラントオーバーデンチャー
骨がない・骨が少ないと言われた
Q.骨がないと言われたのですがインプラントはできますか?
A. まずはご不安なままでも大丈夫ですので、安心してご相談にお越しください。吉本歯科医院では、他院で「骨がないためインプラントはできない」と断られた方が四国各地より来院されており、CTによる精密検査をもとに適応を判断した上でインプラント治療をお受けになられておられます。骨の量や状態によっては、インプラント治療は十分可能で、骨造成や埋入角度の工夫により対応できるケースもあります。
Q.骨が少ない場合はどんな治療になりますか?
骨の量が少ない場合は、骨造成(骨を増やす処置)や、インプラントの埋入位置・角度を工夫することで対応できます。
状態によってはオールオン4など骨の少ない方に適した治療法も選択できますので、CTによる精密検査で最適な方法をご提案いたします。
Q.骨造成にはどれくらいの期間がかかりますか?
骨造成の治癒期間は部位や骨質によって異なりますが、一般的に上顎は骨が海綿質主体で柔らかく血流が豊富な反面、初期固定が得にくいため約4〜6ヶ月程度、下顎は皮質骨が厚く緻密で初期固定が得やすいことから約2〜4ヶ月程度が目安とされています。また、サイナスリフトやGBRなど術式の違いや骨欠損の大きさによっても治癒期間は変動するため、CTによる三次元的評価をもとに個々の状態に応じた治療計画と期間をご説明いたします。
Q.骨造成とは何ですか?
骨造成とは、インプラントを安全に埋入するために不足している顎の骨を補い、増やすための処置のことをいいます。
GBR(骨誘導再生法)やサイナスリフトなどの方法があり、CTによる診断をもとに骨の状態に合わせて最適な術式を選択します。
Q.骨を作る治療は痛いですか?
骨造成の処置は局所麻酔下で行うため、手術中に強い痛みを感じることはほとんどありません。
術後に軽い腫れや違和感が出ることはありますが、痛み止めでコントロールできる程度が一般的です。
Q.骨造成にはどれくらいの期間がかかりますか?
骨造成の治癒期間は部位や骨質、術式によって異なりますが、一般的に上顎では約4〜6ヶ月、下顎では約2〜4ヶ月程度が目安となります。
また、骨欠損の大きさやGBR・サイナスリフトなどの方法により期間は前後するため、CTによる三次元的な評価をもとに最適な治療期間をご説明いたします。
Q.骨がない人は必ず骨造成が必要ですか?
骨が少ない場合でも、必ずしも骨造成が必要とは限らず、インプラントの埋入位置や角度の工夫、短いインプラント、オールオン4などで対応できるケースもあります。
ただし長期的な安定性を重視し、吉本歯科医院では可能な限り骨造成を併用した治療をおすすめしており、CTによる精密検査をもとに最適な方法をご提案いたします。
Q.骨が薄い場合でもオールオン4はできますか?
骨が薄い場合でも、オールオン4はインプラントを傾斜させて骨のある部分を有効に使う設計のため、適応できるケースが多くあります。
ただし骨の厚みや質によって可否は異なるため、CTによる精密検査を行い、安全に長期安定が見込めるかを判断した上でご提案いたします。
Q.上顎の骨が少ない場合の治療法は?
上顎は骨が柔らかく量も不足しやすいため、サイナスリフトやソケットリフトなどの骨造成を併用する方法や、骨のある部位を活用したオールオン4などが選択されます。
CTによる三次元的な診断をもとに骨の厚みや質を評価し、安全性と長期安定性を考慮した最適な治療法をご提案いたします。
Q.下顎の骨が少ない場合の注意点は?
下顎は骨が硬くしっかりしている一方で、下歯槽神経という重要な神経が近くを通っているため、その位置を正確に把握することが非常に重要です。
CTによる三次元的な診断を行い、神経との距離や骨の厚みを確認した上で、安全性と長期的な安定性を考慮した治療計画をご提案いたします。
Q.サイナスリフトとは何ですか?
サイナスリフトとは、上顎の奥歯部分で骨の高さが不足している場合に、上顎洞(サイナス)の粘膜を持ち上げてその下に骨補填材を入れ、骨の厚みを増やす治療法です。
インプラントを安全に埋入するための代表的な骨造成術の一つであり、CTによる診断をもとに適応を慎重に判断して行います。
Q.ソケットリフトとの違いは?
サイナスリフトは歯ぐきの側面から上顎洞を持ち上げて広い範囲に骨を造成する方法で、骨の不足が大きい場合に適応されます。
一方、ソケットリフトはインプラントを埋入する穴から上顎洞を押し上げる低侵襲な方法で、骨の不足が比較的少ない場合に行われます。
Q.骨造成の成功率はどれくらいですか?
骨造成は適切な診断と術式選択が行われれば、一般的に高い成功率が期待できる治療で、多くのケースで安定した骨の再生が得られます。
ただし骨の状態や全身状態、喫煙の有無などによって結果は左右されるため、CTによる精密検査と術後管理を含めた総合的な判断が重要です。
Q.他院で断られた場合でも対応できますか?
他院で「骨がない」「難しい」と診断された場合でも、骨造成や埋入位置・角度の工夫、オールオン4などにより対応できるケースがあります。
吉本歯科医院では、実際にそのような方が四国各地より来院されており、CTによる精密検査をもとに可能性を丁寧に判断しご提案いたします。
Q.CT検査で何が分かりますか?
CT検査では、顎の骨の高さ・厚み・密度を三次元的に把握できるほか、神経や血管、上顎洞の位置関係まで正確に確認することができます。
さらに噛み合わせ専門の視点から、どの位置にどの角度でインプラントを入れることで長期的に安定して噛めるかまで含めて診断し、最適な治療計画をご提案いたします。
Q.骨密度が低いとインプラントはできませんか?
骨密度が低い場合でもインプラントができないわけではなく、骨質に応じたドリリング方法やインプラントの種類・形状の選択に加え、必要に応じて骨造成を併用することで対応できるケースが多くあります。実際に吉本歯科医院では同様のお悩みをお持ちの患者様が多くインプラント治療を受けられており、さらに噛み合わせ専門の視点から力のかかり方まで考慮し、CTによる精密診断をもとに長期的に安定する治療計画をご提案いたします。
Q.骨がない人でも即日インプラントは可能ですか?
骨が少ない場合でも条件が整えば即日インプラントが可能なケースはありますが、十分な初期固定が得られない状態で行うとトラブルにつながるリスクが高くなります。
そのため吉本歯科医院では、骨が少ない症例に対して無理な即日インプラントは基本的におすすめしておらず、骨造成や段階的な治療を行い、長期的に安定して使えることを最優先に治療計画をご提案いたします。
Q.骨が少ないと費用は高くなりますか?
骨が少ない場合は、骨造成などの追加処置が必要になることがあり、その分費用が加わるケースがあります。
ただし、状態によってはオールオン4など骨造成を最小限に抑える方法も選択できるため、CTによる精密検査をもとに最適な治療と費用をご説明いたします。
Q.骨が吸収する原因は何ですか?
顎の骨は歯を失うと咀嚼による機能的刺激が伝わらなくなるため、時間の経過とともに生理的に吸収が進行します。さらに、歯周病による炎症、長期間の不適合な入れ歯の使用、噛み合わせの不均衡による過度な力の偏在なども骨吸収を加速させる要因となります。
そのため当院では、単に骨の量だけでなく噛み合わせや力のかかり方まで含めて総合的に評価し、骨吸収の進行を抑えながら長期的に安定する治療計画をご提案いたします。
Q.入れ歯で骨が減ることはありますか?
はい、あります。合わない入れ歯を使い続けていると、特定の部分に過度な圧力がかかり、顎の骨が徐々に吸収していくことがあります。さらに歯根から骨へ伝わる本来の刺激がないため、骨は生理的にも減少しやすい状態になります。
そのため当院では、噛み合わせや力のかかり方まで含めて評価し、骨吸収を抑えながら長期的に安定する治療方法をご提案いたします。
Q.骨が少ない人のリスクは何ですか?
骨が少ない場合、インプラントの初期固定が得られにくく、長期的な安定性に影響するリスクがあります。また、神経や上顎洞との距離が近くなるため、より精密な診断と高度な技術が必要となります。さらに骨造成が必要になるケースでは、治癒期間が加わるため治療期間が長くなり、費用面でも追加が生じることがあります。そのためCTによる三次元的評価と噛み合わせまで含めた総合診断を行い、最適な治療計画をご提案いたします。
Q.骨がない場合の失敗例はありますか?
骨が不足している状態で無理にインプラントを行うと、十分な初期固定が得られず脱落したり、位置や角度が不適切となり噛み合わせに悪影響を及ぼすケースがあります。
そのため当院では、骨の量・質だけでなく噛み合わせや力の分散まで考慮し、必要に応じて骨造成を行うことで、長期的に安定する治療計画をご提案しております。
Q.短いインプラントは使えますか?
骨の高さが不足している場合には、短いインプラント(ショートインプラント)を選択することで対応できるケースがあります。
当院では、骨の状態だけでなく左右・上下を含めた全体の噛み合わせのバランスを総合的に評価し、どの長さ・太さのインプラントが最も長期的に安定するかを判断した上で治療計画をご提案しております。
Q.斜めに入れるインプラントとは?
斜めに入れるインプラントとは、骨の少ない部分を避けて骨量のある部位を有効に活用するために、インプラントをあえて傾斜させて埋入する方法です。
特にオールオン4で用いられることが多く、当院では骨の状態だけでなく噛み合わせや力の分散まで考慮し、長期的に安定する位置・角度を総合的に判断して治療を行っています。
Q.治療を断られる基準は何ですか?
インプラント治療が難しいと判断される主な基準には、全身状態のコントロールが不十分な場合(重度の糖尿病や心疾患など)や、重度の感染、骨の状態が著しく不良なケースなどがあります。吉本歯科医院ではインプラント治療をご希望の方に対して、かかりつけ医への紹介状をお出しし、治療の可否について情報提供をいただいた上で、血液検査・心電図検査・骨密度検査などを行い、安全性を最優先に総合的な判断を行っております。
Q.高齢でも骨造成は可能ですか?
高齢であっても骨造成ができないわけではなく、全身状態が安定していれば対応可能なケースは多くあります。
吉本歯科医院では80歳以上の患者様でも骨造成やインプラント治療を受けられている方が多く、かかりつけ医との連携のもと血液検査・心電図・骨密度などを確認し、安全性と長期安定性を最優先に治療計画をご提案しております。
Q.骨がない場合の治療期間は?
骨がない場合の治療期間は部位によって異なり、一般的に上顎は骨が柔らかく骨造成後の治癒やインプラントとの結合に時間を要するため、約8ヶ月〜1年程度、下顎は骨が比較的しっかりしているため約6ヶ月〜10ヶ月程度が目安となります。
ただし骨の状態や術式(骨造成の範囲やオールオン4の適応など)によって大きく変動するため、CTによる精密診断をもとに最適な治療期間をご説明いたします。
Q.骨造成後に注意することは?
骨造成後は、移植した骨を安定させるために患部へ強い力や刺激をかけないことが重要で、硬いものを避ける、強いうがいや圧迫を控えるなどの注意が必要です。
また感染予防と治癒を促すため、処方されたお薬の服用や定期的な通院を守り、当院では噛み合わせの負担も含めて管理しながら経過を丁寧に確認していきます。
骨が少ない人に向いている治療は?
骨が少ない場合は、骨造成を併用したインプラント治療のほか、骨のある部位を有効に活用するオールオン4や、インプラントオーバーデンチャーなどが適した選択肢となることがあります。当院では、骨の量だけでなく噛み合わせや力の分散まで含めて総合的に診断し、長期的に安定して噛める最適な治療方法をご提案いたします。
Q.自分が骨不足かどうかはどう判断しますか?
インプラントは顎の骨にネジを埋め込む治療のため、骨の量や質、神経や上顎洞との位置関係を正確に把握することが不可欠です。レントゲンのみでの判断には限界があり、CT撮影を行わずにインプラント治療を進めることは安全性の面からも非常にリスクが高いといえます。
そのため当院ではCTによる三次元的な精密診断を必ず行い、骨の量や密度、噛み合わせまで含めて総合的に評価した上で、安全性と長期安定性を最優先に治療計画をご提案しております。
インプラント治療について
Q.インプラントと差し歯の違いは何ですか?
A. インプラントは顎の骨に人工歯根(歯の根の代わりとなるネジ)を埋入して歯を再建する治療で、歯がない部分に対して行う方法です。
一方、差し歯は残っている歯の根に土台(コア)を立て、その上に被せ物を装着する補綴治療(歯の形と機能を回復する治療)です。
実際には、ご自身の差し歯をインプラントが入っていると勘違いされている患者様も多くいらっしゃるため、現在の状態を正確に診断した上で適切な治療をご提案することが重要と考えています。
Q. インプラントの仕組みを教えてください
A. インプラントは顎の骨にチタン製の人工歯根を埋入(骨の中に固定する処置)し、その上に被せ物を装着して機能回復を行う治療です。
骨とインプラントが結合するオッセオインテグレーション(骨と人工歯根が直接結びつく現象)により安定します。
補綴(かぶせ物による機能回復)専門医として、噛み合わせまで含めて設計することが長期安定に直結すると考えています。
Q. インプラント治療の流れはどうなりますか?
A. 初診カウンセリングとCT診断(三次元的に骨を確認する検査)を行い、治療計画を立案します。
必要に応じて骨造成(骨を増やす処置)を行い、その後インプラント埋入手術を実施します。
骨結合(インプラントと骨が結びつく過程)を待ち、最終的に補綴(被せ物)を装着して機能回復を行います。
Q. 治療期間はどれくらいですか?
A. 治療期間は一般的に3ヶ月〜6ヶ月程度ですが、骨造成(骨を増やす治療)を伴う場合は6ヶ月〜1年程度かかることもあります。
上顎は骨が柔らかい(海綿骨:スポンジ状の骨)ため約4〜6ヶ月、下顎は骨が硬い(皮質骨:密度の高い骨)ため約2〜4ヶ月が目安となります。
さらに骨の量や質、噛み合わせの状態によっても期間は大きく変わるため、補綴(最終的な歯の設計)まで見据えて最適な治療期間をご提案いたします。
Q. 手術時間はどれくらいですか?
A. インプラント1本あたり約30分〜1時間程度が目安です。
オールオン4(少ない本数で全体を支える治療)の場合は症例によりやや長くなります。
吉本歯科医院ではCTシミュレーション(事前の立体的計画)により、安全性と精度を高めています。
Q. 痛みはどれくらいありますか?
A. 手術中は局所麻酔(部分的に痛みを感じなくする麻酔)をしっかり行うため、強い痛みを感じることはほとんどありません。
実際には「押される感じ」や「振動」はありますが、痛みとして感じるケースは非常に少ないです。術後は軽度の腫脹(腫れ)や違和感が出ることがありますが、鎮痛薬(痛み止め)で十分コントロールできる範囲がほとんどです。強い痛みが長く続くことは稀で、数日〜1週間ほどで落ち着いていくケースが一般的です。また、吉本歯科医院ではインプラント治療を希望される方の約9割が静脈鎮静麻酔(点滴でウトウト眠ったような状態になる麻酔)を選択されています。「気づいたら終わっていた」という感覚に近く、恐怖心や不安が強い方でも安心して受けていただけます。
Q. インプラント手術の時の麻酔はどのように行いますか?
A. インプラント手術では、まず局所麻酔(部分的に痛みを感じなくする麻酔)を行い、手術部位の痛みをしっかりコントロールします。虫歯治療の麻酔と同じ種類ですが、より丁寧に時間をかけて効かせるため、手術中に痛みを感じることはほとんどありません。さらに、吉本歯科医院ではインプラント治療をご希望される方の約9割が静脈鎮静麻酔(点滴でリラックス・半分眠ったような状態になる麻酔)を併用されています。ウトウトと眠っているような感覚で、恐怖心や緊張を感じにくく、「気づいたら終わっていた」とおっしゃる方が多いのが特徴です。全身麻酔(完全に眠る麻酔)とは異なり、呼吸はご自身で行える安全性の高い方法で、歯科麻酔科医師が全身状態を管理しながら行います。「痛みだけでなく怖さも減らしたい」という方には、非常に適した麻酔方法です。
Q. 手術後の腫れはどれくらい続きますか?
A. 手術後の腫れは、通常2〜3日後がピークとなり、その後徐々に引いていきます。個人差はありますが、1週間〜2週間程度で落ち着いてくるケースがほとんどです。また、腫れに伴って頬に青あざ(内出血)が出ることがあります。見た目にびっくりされる方もいらっしゃいますが、これは血液が皮下に広がることで起こるもので、傷が順調に治っている過程の一つですのでご安心ください。さらに、上顎と下顎で腫れ方には違いがあります。上顎(上の歯)は骨がやわらかく血流も豊富なため、やや腫れやすく内出血も出やすい傾向があります。一方、下顎(下の歯)は骨が硬いため、腫れは比較的少ないことが多いですが、処置内容によっては違和感や圧迫感が出ることがあります。なお、骨造成(骨を増やす処置)を伴う場合は、腫れがやや長引くこともあります。術後は適切な管理と咬合調整(噛み合わせのバランス調整)を行い、できるだけ負担を軽減しながら回復をサポートしていきます。
Q. インプラントはどれくらい持ちますか?
A. インプラントは、適切なメンテナンス(定期的な管理)を行えば、10年以上の長期使用が可能です。実際には20年以上機能しているケースもあり、天然歯に近いレベルで長く使える治療法といえます。ただし、補綴(かぶせ物)の視点では咬合(噛み合わせ)のバランスが寿命に大きく影響します。
特定の歯に過剰な力がかかると、インプラント自体だけでなく周囲の骨にも負担がかかり、トラブルの原因になります。さらに重要なのは、インプラント単体ではなく「お口全体」で管理することです。当院では、インプラントの隣の歯が歯周病などで悪くなると、その影響でインプラント周囲の骨が溶けてしまうケースもあると考えています。
そのため、インプラントだけを見るのではなく、残っている歯も含めた総合的な管理を行うことが、長期安定の鍵になります。
Q. タバコを吸っています。禁煙しないとインプラントできませんか?
A. 喫煙されている場合でもインプラント治療自体は可能なケースがありますが、喫煙はトラブルの大きな原因になることが分かっています。実際に、喫煙者へのインプラントは合併症や失敗リスクが高まることが、インプラント学会でも報告されています。血流の低下により骨との結合が妨げられ、インプラント周囲炎(インプラント周りの歯周病)も起こりやすくなります。そのため吉本歯科医院では、インプラント治療を受けられる方には強く禁煙をおすすめしています。また、手術前後だけでなく、インプラントが入った後も継続して禁煙することが長期安定のために非常に重要です。
Q. 寿命は何年ですか?
A. インプラントの寿命は一概に「○年」と決まっているわけではありませんが、適切なメンテナンス(定期管理)を行えば10年以上、20年以上使えるケースも多くあります。
実際には生活習慣やお口の状態によって差が出るため、「入れた後の管理」で大きく変わる治療です。特に重要なのが、補綴(かぶせ物)の視点での咬合(噛み合わせ)のバランスです。噛み合わせが崩れると一部に負担が集中し、インプラントや周囲の骨にダメージが蓄積して寿命を縮める原因になります。また、当院ではインプラント単体ではなくお口全体での管理が必要と考えています。インプラントの隣の歯が歯周病などで悪くなると、その影響でインプラント周囲の骨が溶けることもあるため、残っている歯も含めた総合的な管理が長持ちのポイントです。
Q. メリットは何ですか?
A. インプラントのメリットは多岐にわたりますが、実際に治療を受けた立場としても強く実感しているのが「噛める安心感」と「全体のバランスが崩れないこと」です。吉本歯科医院の院長も、私自身も、奥歯が歯根破折(歯の根が割れてしまう状態)で抜歯になった際、迷わずインプラントを選択しました。その理由はシンプルで、他の歯を守りながら、しっかり噛める状態を維持できるからです。実際に、抜歯後すぐにインプラント治療を行ったことで、咬合(噛み合わせ)のバランスが崩れることなく維持できています。もしそのまま放置したり、片側だけで噛む状態が続くと、他の歯に負担がかかり、将来的に別の歯を失うリスクも高まります。現在も違和感なく、健康的にしっかり食事ができているのはインプラントのおかげだと実感しています。単なる治療ではなく、将来の歯を守るための選択肢の一つとして、非常に価値のある方法だと考えています。
Q. デメリットはありますか?
A. まず、外科手術が必要になる点です。インプラントは顎の骨に埋め込む治療のため手術が伴いますが、麻酔管理により痛みや不安は軽減できます。次に、治療期間が比較的長いこと・費用が保険外であることです。数ヶ月単位の治療になりますが、長期的に見れば他の歯を守るメリットもあります。さらに、メンテナンスが必須です。インプラント周囲炎(インプラント周りの歯周病)を防ぐため、定期的な管理が不可欠です。
Q. 失敗することはありますか?
A. インプラントが「絶対に失敗しない治療」というわけではありませんが、適切な診断と管理を行えば成功率は非常に高い治療です。一般的に、インプラント治療のトラブルの9割以上は術後2年以内に起こるといわれています。この時期に骨としっかり結合しなかったり、感染(インプラント周囲炎)が起こることが主な原因です。逆に言えば、初期の2年間を安定して乗り越えられるかが非常に重要になります。そのため当院では、手術だけでなく術後の経過観察やメンテナンスを重視し、早期に異常を見つけて対応する体制を整えています。また、噛み合わせ(咬合)のバランスや、周囲の歯の状態も大きく影響します。インプラント単体ではなく、お口全体で管理していくことが失敗を防ぐポイントです。
Q. 成功率はどれくらいですか?
A. インプラントの成功率は、一般的に90〜95%以上と非常に高い治療です。ただし、成功のカギは最初の2年間の管理にあります。そしてはっきりお伝えすると、喫煙は絶対にダメです。血流が悪くなり、骨との結合不良やインプラント周囲炎のリスクが大きく上がり、成功率に直接影響します。そのため、インプラントを長く安定させるためには、禁煙と継続的な管理が必須です。
Q. 保険は使えますか?
A. インプラントは基本的に自費診療(保険適用外)ですが、ごく限られたケースのみ保険が適用されることがあります。具体的には、事故や腫瘍などにより顎の骨を大きく失った場合や、先天的に多数の歯が欠損している場合など、国が定めた特定の条件を満たす重度の症例に限られます。さらに、保険適用でインプラント治療を行うためには、指定された医療機関(大学病院などの高度医療機関)での治療が必要となり、一般の歯科医院では対応できないことがほとんどです。そのため、通常の「歯を1本失った」「ブリッジの代わりに入れたい」といったケースでは、保険は適用されず自費診療となるのが一般的です。
Q. 費用はどれくらいですか?
A. 本数や骨造成(骨を増やす処置)の有無により変わります。CT診断をもとに個別に見積もりをご提示します。
事前に明確にご説明いたします。
部分入れ歯の悩みからインプラント
Q. 部分入れ歯からインプラントにできますか?
A. 可能ですが、長年部分入れ歯を使用している場合、顎の骨が吸収(溶けて減少)や変形していることが多いため、まず骨の状態を精密に評価する必要があります。
さらに、咬み合わせ専門医の視点では、本来の咬む位置が崩れているケースが非常に多いため、単に埋入するだけでなく咬合の再構成が重要です。
場合によっては、筋肉や顎位を整えるための準備期間を設けてから治療を行うこともあります。
Q. 部分入れ歯が痛い原因は何ですか?
A. 主な原因は、歯ぐきへの過度な圧迫と咬み合わせのズレです。入れ歯は粘膜で支えるため、力が一点に集中しやすくなります。
また、長期間使用していると本来の咬む位置ではない場所で噛む習慣がついていることが多く、それが痛みの原因になります。
咬み合わせ専門医としては、単なる調整ではなく力の流れを再設計することが重要だと考えています。
Q.部分入れ歯の金属のバネが見えるのが気になります
A. 入れ歯のバネは構造上必要ですが、審美的には大きなデメリットになります。特に笑った時や会話時に目立ちやすいです。
インプラントではバネが不要になるため、天然歯に近い自然な見た目を再現することが可能です。
機能だけでなく、見た目も含めたトータルの回復が重要です。
Q. 部分入れ歯だと毎回食べ物が挟まるのはなぜですか?
A. 入れ歯と歯の間に隙間があることや、咬み合わせのズレにより力が正しく伝わっていないことが原因です。
噛む力が均等に分散されないと、食片が押し込まれる形で挟まりやすくなります。
咬み合わせ専門医としては、咬合の再構築により改善できる問題と考えています。
Q. 部分入れ歯が外れやすいのは普通ですか?
A. ある程度の動きはありますが、頻繁に外れるのは正常ではありません。
原因は支持の不足や咬合の不安定さであり、入れ歯自体の限界も関係しています。
インプラントにより固定性を得ることで、安定性は大きく改善します。
Q. 部分入れ歯からインプラントにすると何が変わりますか?
A. 最大の変化は、しっかり噛める・外れない・違和感が少ないことです。
さらに重要なのは、本来の咬む位置に戻せる可能性があることであり、全体のバランスが改善します。
ただし長年のズレがある場合、筋肉が元の位置に戻るための適応期間が必要になります。
Q. 部分入れ歯からインプラントにすると見た目は自然になりますか?
A. はい、周囲の歯と調和した補綴を行うことで、非常に自然な仕上がりになります。
バネや違和感のある構造がなくなるため、見た目のストレスは大きく軽減されます。
審美と機能の両立が可能です。
Q. 部分入れ歯からインプラントにするには何本必要ですか?
A. 欠損の状態や咬み合わせによって異なり、単純に本数で決まるものではありません。
咬み合わせ専門医としては、最小限の本数で最大の安定を得る設計を重視します。
全体の力の分散を考慮した治療計画が必要です。
Q. 部分入れ歯からインプラントに変えるのは費用はどれくらいですか?
A. 自費診療のため異なりますが、一般的には1本あたり数十万円程度です。
単なる費用ではなく、長期的に歯を守る投資として考える必要があります。
将来的な再治療のリスクも含めて判断することが重要です。
Q. 部分入れ歯からインプラントにする治療期間はどれくらいですか?
A. 通常は3〜6ヶ月程度ですが、骨の状態や治療内容により延びることがあります。
特に咬み合わせを整える場合は、無理に期間を短縮しないことが重要です。
長期安定を優先した計画が必要です。
Q. インプラント手術の時の痛みはありますか?
A. 手術中は麻酔によりほとんど痛みはありません。
術後も軽度の腫れや違和感はありますが、鎮痛薬でコントロール可能です。
咬合に影響が出ないよう、術後管理も重要です。
Q. インプラントの手術が怖いのですが大丈夫ですか?
A. 多くの方が静脈鎮静麻酔を併用し、ウトウトした状態で手術を受けられます。
恐怖や緊張による筋肉の影響も軽減できます。
安心して治療を受けられる環境づくりを重視しています。
Q. 部分入れ歯とインプラントは併用できますか?
A. 可能です。インプラントを支えとして利用することで、入れ歯の安定性が大きく向上します。
完全に置き換えなくても改善できるケースもあります。
状態に応じた柔軟な治療設計が可能です。
Q. インプラントは片側だけでもできますか?
A. 可能ですが、左右のバランスが非常に重要です。
片側だけで噛む習慣があると、他の歯に負担が集中します。
咬合全体を見た設計が必要です。
Q. 部分入れ歯を長年使っており骨が少ない場合はどうなりますか?
A. 骨造成(骨を増やす治療)で対応できる場合があります。
骨の量と質はインプラントの安定に直結します。
精密な診断が不可欠です。
Q. 部分入れ歯をやめて即日インプラントは可能ですか?
A. 条件が整えば可能ですが、すべてのケースに適応できるわけではありません。
咬合の安定を優先し、慎重に判断します。
安全性を最優先に考えます。
Q. 高齢でもできますか?
A. 年齢よりも全身状態が重要です。
適切な管理ができれば高齢でも可能です。
生活の質向上に大きく寄与します。
Q. 部分入れ歯を使い続けるリスクは?
A. 咬み合わせが崩れ、他の歯に過度な負担がかかるようになります。
結果として歯の喪失が連鎖する可能性があります。
長期的な視点での判断が必要です。
Q. 部分入れ歯とインプラントでは噛む力はどれくらい変わりますか?
A. 入れ歯に比べて大きく回復します。
ただし重要なのは、正しい位置で噛めるようになることです。
そのために筋肉の再適応期間が必要になる場合があります。
Q. メンテナンスは必要ですか?
A. 必須です。インプラント周囲炎を防ぐために定期管理が重要です。
また咬合の調整も継続的に行う必要があります。
長期安定には欠かせません。
Q. 部分入れ歯よりも長持ちしますか?
A. 適切な管理で10年以上使用可能です。
寿命は咬み合わせの状態に大きく影響されます。
全体管理が重要です。
Q. 部分入れ歯の違和感とインプラントの違和感の違いはありますか?
A. 入れ歯に比べて非常に少ないです。
固定式のため自然な感覚に近づきます。
日常生活のストレスが軽減されます。
Q. 部分入れ歯で発音がしにくいです。インプラントにすると発音への改善は?
A. 部分入れ歯よりも影響は少なく、自然な発音が可能です。
口腔内の違和感が減ることで会話もしやすくなります。
機能面の改善が期待できます。
Q. インプラントにすると外さなくてもいいですか?
A. はい、固定式のため取り外しは不要です。
日常生活が大きく楽になります。
管理は通常の歯と同様に行います。
Q. インプラントにすれば寝るときもそのままですか?
A. はい、そのままで問題ありません。部分入れ歯のような取り外しの手間はありません。
生活の質が向上します。
Q. 部分入れ歯は保険がきいたがインプラントは?
A. 自費のため制限が少なく、機能・審美・咬合すべてを重視できます。
より精密な治療が可能です。
長期安定を目指せます。
Q. 部分入れ歯しか無理ですと他院で断られた場合でもできますか?
A. 再評価により対応可能なケースもあります。
骨や咬合を総合的に診断します。
あきらめる前に相談が重要です。
Q. 部分入れ歯をインプラントにする場合、どの程度の期間、仕事に支障が出ますか?
A. 通常は数日で日常生活に戻れます。
大きな制限は少ないです。
術後管理を守ることが重要です。
Q. 自分に合うかどうか判断方法は?
A. 精密検査と咬合診断が必須です。
特に長期入れ歯使用者は、咬合再構成が必要になることが多いです。
専門的な診断に基づく治療計画が重要です。
総入れ歯の悩み
Q. 総入れ歯が痛いのはなぜですか?
A. 総入れ歯は天然歯と違い、歯ではなく粘膜(歯ぐき)で支える構造のため、どうしても圧力が分散されにくく、特定の部位に負担が集中しやすくなります。
さらに長年使用していると、顎の骨(顎堤)が吸収して形が変わり、入れ歯との適合が悪くなって痛みが出ることが多くなります。
咬み合わせ専門医としては、単なる適合不良だけでなく、咬合のズレによって力のかかり方が不均等になっていることが本質的な原因であるケースが非常に多いと考えています。
Q. 噛めない原因は何ですか?
A. 総入れ歯は固定されていないため、咬むたびにわずかに動き、力が逃げてしまう構造的な弱点があります。
また、咬む位置がズレていると、筋肉の動きと入れ歯の動きが一致せず、効率的に咬合力を発揮できません。
咬み合わせ専門医の立場では、「噛めない」のは単に装置の問題ではなく、咬合位(正しい噛む位置)の崩れが大きく関与していると考えます。
Q. 外れやすいのは普通ですか?
A. ある程度の動きはありますが、日常的に外れるのは正常な状態ではありません。
顎の骨が痩せている、唾液量が少ない、咬み合わせが不安定など、複数の要因が関係します。
特に咬合のズレがあると、噛むたびに入れ歯が浮き上がるため、構造的に外れやすい状態が続いてしまいます。
Q. 会話中にズレるのが不安です
A. 会話中は舌や口唇、頬の筋肉が複雑に動くため、入れ歯が安定していないと筋肉の動きに引っ張られてズレやすくなります。
特に発音時は微細な動きが多く、咬合が不安定だとズレが顕著になります。
固定式のインプラントにすることで、会話中の不安は大きく改善されるケースが多いです。
Q. 食事が楽しくありません
A. 噛めない・痛い・外れるといった問題が重なると、食事はストレスになります。
結果として柔らかいものばかり選ぶようになり、栄養バランスや生活の質にも影響が出ます。
咬み合わせ専門医としては、食事の楽しさは単なる嗜好ではなく、健康維持に直結する重要な機能と考えています。
Q. インプラントで改善できますか?
A. はい、特に総入れ歯の方では劇的に改善するケースが多いです。
固定されることで力が逃げず、しっかり噛めるようになります。
さらに、正しい咬合位置を再構築できる点が最大のメリットです。
Q. オールオン4とは何ですか?
A. 少ない本数のインプラント(通常4本)で、全ての歯を支える固定式の治療法です。
骨の少ない方にも適応できるよう設計されており、総入れ歯からの移行に適しています。
咬合再建という意味でも非常に有効な治療です。
Q. 総入れ歯から固定式にできますか?
A. 多くの場合で可能です。
ただし骨の量・質、全身状態、咬合の状態などを総合的に評価する必要があります。
単なる置き換えではなく、咬み合わせを一から作り直す治療(咬合再構成)になります。
Q. 費用はどれくらいですか?
A. 自費診療のため、数百万円規模になることが一般的です。
ただし単なる装置の費用ではなく、長期的な機能回復と生活の質改善を含んだ治療です。
再治療のリスクを減らすという観点でも評価が必要です。
Q. 治療期間はどれくらいですか?
A. 数ヶ月が目安ですが、骨や全身状態により変動します。
即日仮歯が入るケースもありますが、最終的な咬合安定には時間が必要です。
無理な短縮は長期安定を損なうため推奨しません。
Q. 痛みはありますか?
A. 手術中は局所麻酔をしっかり効かせて行うため、強い痛みを感じることはほとんどありません。
また、吉本歯科医院では不安の強い方に対して、歯科麻酔科医師による静脈鎮静麻酔(ウトウト眠ったような状態になる麻酔)にも対応しており、恐怖心をかなり和らげた状態で手術を受けていただけます。
術後は腫れや違和感、軽い痛みが出ることがありますが、多くは痛み止めでコントロール可能な範囲です。咬み合わせ専門医の立場では、術後の痛みそのものだけでなく、痛みのために片側だけで噛む癖がつかないように管理することも重要だと考えています。
Q. 手術は怖いです
A. 「手術」と聞くと怖く感じるのは当然で、実際に多くの患者さんが最初は強い不安を持って来院されます。
しかし、インプラント手術は無理に我慢して受けるものではなく、麻酔や鎮静を適切に使いながら安全に進める治療です。吉本歯科医院でも、恐怖心の強い方の多くが静脈鎮静麻酔を希望され、「気づいたら終わっていた」と言われることが少なくありません。
咬み合わせ専門医としては、患者さんが過度に緊張した状態で治療を受けることは、筋肉のこわばりや術後の違和感にもつながるため、安心して治療を受けられる環境づくりそのものが治療の一部だと考えています。
Q. 高齢でもできますか?
A. 高齢であること自体は、インプラント治療ができない理由にはなりません。
実際には年齢そのものよりも、全身状態が安定しているか、持病がきちんと管理されているか、術後の通院やメンテナンスが可能かといった点のほうが重要です。
咬み合わせ専門医の視点では、高齢の方ほど「しっかり噛めること」が全身の健康に直結します。噛めないことで食事内容が偏り、体力低下や栄養状態の悪化につながることもあるため、高齢だからこそ咬める環境を整える意義は大きいと考えています。
Q. 骨がない場合はどうなりますか?
A. 顎の骨が少ない場合でも、すぐに「インプラントはできません」と決まるわけではありません。
骨造成(骨を増やす治療)を併用したり、埋入する角度や位置を工夫したり、オールオン4のように比較的骨の残っている部位を活かして治療する方法が選択できる場合があります。ただし、咬み合わせ専門医として重要なのは、単に「入るかどうか」ではなく、その骨量で長期的に咬合力を支えられるかどうかです。骨が少ないケースほど、設計と診断の精度が結果を左右します。
Q. 即日仮歯は可能ですか?
A. 条件が整っていれば、手術当日に仮歯まで入れられるケースはあります。
特にオールオン4では、抜歯・インプラント埋入・仮歯装着までを同日に行う治療計画が可能な場合もあり、「歯がない期間をできるだけ作りたくない」という方には大きなメリットがあります。
ただし、即日仮歯は誰にでもできる方法ではなく、骨の状態、初期固定の強さ、全身状態、咬み合わせの条件などを厳密に満たす必要があります。見た目だけでなく、その仮歯で無理なく安定して噛めるかまで含めて判断することが大切です。
Q. 食事はすぐできますか?
A. 仮歯が入った場合でも、術後すぐから何でも自由に食べられるわけではありません。
最初はおかゆ、豆腐、卵料理、やわらかい煮物など、噛む力をあまり必要としない食事から始めるのが基本です。
咬み合わせ専門医としては、術後早期に無理な力をかけると、インプラントが骨と安定して結合する過程を妨げる可能性があるため、「食べられること」と「何をどう食べるか」は別問題だと考えています。段階的に食事内容を戻していくことが長期安定につながります。
Q. 見た目は自然になりますか?
A. はい、固定式のインプラント治療では、見た目は非常に自然に仕上げることが可能です。
歯の色や形だけでなく、口元のバランス、笑った時の見え方、唇との調和まで考えて設計するため、総入れ歯特有の不自然さが大きく改善されます。
咬み合わせ専門医としては、見た目の自然さは単に審美性だけの問題ではなく、正しい高さや位置で歯を回復することが、口元の印象や顔貌のバランスにも直結すると考えています。
Q. 外さなくていいですか?
A. 固定式のインプラントやオールオン4であれば、患者さんご自身が毎日取り外す必要はありません。
これまで総入れ歯を毎回外して洗浄し、食事や会話のたびにズレを気にしていた方にとっては、日常生活の煩わしさが大きく減るのが大きな利点です。
ただし、「外さなくてよい」ことと「手入れが不要」は全く別です。固定式だからこそ、見えない部分の清掃をきちんと行い、定期的に専門的な管理を受けることが重要になります。
Q. 寝るときはどうしますか?
A. 固定式のインプラントであれば、寝る前に外す必要はありません。
総入れ歯のように「寝る時は外す」「ケースに入れる」といった習慣が不要になるため、生活はかなり楽になります。
ただし、咬みしめや歯ぎしりのある方は、睡眠中に強い力がかかることがあるため、咬み合わせ専門医としては、必要に応じてナイトガード(就寝時の保護装置)を併用しながら守る設計も大切だと考えています。
Q. 掃除はどうしますか?
A. 固定式であっても、毎日の清掃は必須です。
歯ブラシだけでなく、タフトブラシ(小さな部分用のブラシ)や歯間ブラシ、場合によっては専用の清掃器具を使って、人工歯と歯ぐきの境目を丁寧に清掃する必要があります。
咬み合わせ専門医としては、インプラントは虫歯にはなりませんが、インプラント周囲炎(インプラントの周囲に起こる歯周病)になると骨が失われるため、掃除は「お手入れ」ではなく「長持ちさせるための治療の一部」だと考えています。
Q. 長持ちしますか?
A. 適切なメンテナンスと咬み合わせ管理ができていれば、10年以上、20年以上長く機能するケースも十分あります。
ただし、インプラント自体が丈夫でも、周囲の骨や清掃状態、噛み合わせのバランスが悪ければ寿命は短くなります。
咬み合わせ専門医として特に重視しているのは、人工歯そのものより「その歯にどのような力がかかり続けるか」です。長持ちするかどうかは、治療後の使い方と管理で大きく変わります。
Q. メンテナンスは必要ですか?
A. 必須です。インプラントは「入れたら終わり」ではありません。
天然歯と違って神経がないため、問題が起きても自覚症状が出にくく、気づいた時には周囲の骨がかなり失われていることもあります。
咬み合わせ専門医としては、清掃状態の確認だけでなく、咬合(噛み合わせ)の変化を定期的に調整することが非常に重要だと考えています。長期安定は、治療後の管理で決まります。
Q. 話しにくくなりませんか?
A. 総入れ歯では、入れ歯の厚みやズレのために発音しづらさを感じる方が少なくありません。
固定式のインプラントにすると、舌の動くスペースが確保されやすくなり、会話のしやすさは改善することが多いです。
ただし、最初は新しい歯の形や厚みに口が慣れるまで多少の違和感が出ることがあります。咬み合わせ専門医としては、機能と発音の両方を見ながら形態を調整することが大切だと考えています。
Q. 入れ歯に戻ることはありますか?
A. 基本的には、固定式の状態で長期安定を目指しますので、入れ歯に戻ることを前提に治療するわけではありません。
ただし、将来的に全身状態が大きく変化した場合や、清掃管理の問題、強い骨吸収などが起こった場合には、治療方針の見直しが必要になる可能性はあります。
咬み合わせ専門医としては、最初から「後戻りしないための設計」を重視しますが、万一の時にも対応できるよう、将来まで見据えた計画を立てることが重要だと考えています。
Q. 失敗することはありますか?
A. ゼロではありません。どんな治療にもリスクはあります。
インプラントでは、骨と結合しない、感染を起こす、噛む力が強すぎてトラブルになるなど、いくつかの失敗要因があります。特にトラブルの多くは術後2年以内に起こります。
ただし、咬み合わせ専門医の立場から言えば、失敗の多くは「ただ入れた」治療に起こりやすく、診断・設計・術後管理まで含めて全体を見ているかどうかで結果は大きく変わります。
Q. 他院との違いは?
A. 一番の違いは、単にインプラントを埋めることを目的にせず、咬み合わせ全体をどう再建するかを重視している点です。
特に総入れ歯の方や長年噛み合わせが崩れている方では、歯を入れるだけでは不十分で、本来の噛む位置・筋肉の使い方・顎の動きまで含めて再構成する必要があります。
咬み合わせ専門医としては、「インプラントを入れたか」ではなく、その後に安定して噛める状態を維持できるかが本当の勝負だと考えています。
Q. 通院回数は?
A. 症例によって異なりますが、検査・診断・手術・仮歯調整・最終補綴・メンテナンスまで含めると、数回から十数回程度の通院が必要になることが一般的です。
即日仮歯が可能なケースでも、その後の噛み合わせ調整や経過観察は欠かせません。
咬み合わせ専門医の視点では、治療の成功は手術当日だけで決まるわけではなく、その後の微調整の積み重ねが結果を大きく左右するため、必要な通院にはきちんと意味があります。
Q. 仕事に影響は?
A. 多くの方は、術後数日で通常の生活に戻ることができます。
ただし、腫れや内出血が出ることがあり、骨造成を伴う場合や広範囲の手術では、少し余裕を持ったスケジュール調整をおすすめすることがあります。
咬み合わせ専門医としては、仕事への影響を最小限にするためにも、術後すぐに無理な食事や過度な運動を避け、初期安定を守ることが長期的には最も大切だと考えています。
Q. 家族に反対されています
A. ご家族が反対される背景には、費用面、手術への不安、安全性への心配など、もっともな理由があることが多いです。
そのため、感情論で押し切るのではなく、なぜ今のままでは問題があるのか、どの治療にどんな利点と限界があるのかを客観的に共有することが大切です。
咬み合わせ専門医としては、患者さんご本人だけでなく、必要であればご家族にもきちんと説明し、納得した上で治療を選べる状態を作ることが重要だと考えています。
Q. 自分に向いているか知りたい
A. それは非常に大切な視点で、インプラントが「誰にでも同じように向いている」わけではありません。
骨の量や質、全身状態、口腔内清掃の状態、咬み合わせ、残っている歯の状態、そして治療後にメンテナンスを継続できるかどうかまで、総合的に診断して初めて適応が判断できます。咬み合わせ専門医としては、特に長年総入れ歯を使っている方では、単に入れ歯を固定式に変える話ではなく、本来の咬む位置に戻せるかどうかが大きなポイントになると考えています。
全身疾患がある場合
Q 糖尿病でもインプラントできますか?
A 糖尿病の方でもインプラント治療は可能です。ただし最も重要なのは血糖値が安定していることです。投薬・食事療法・生活習慣の改善によりHbA1cなどの数値が安定していることを確認したうえで治療を行います。血糖コントロールが不良な状態では、感染リスクの増加や治癒の遅れ、インプラントと骨の結合不良(オッセオインテグレーション不全)のリスクが高まります。当院では必要に応じて主治医と連携し、全身状態を把握したうえで安全に治療を進めます。
Q 高血圧でも大丈夫ですか?
A 高血圧の方でもインプラント治療は可能です。前提として、降圧薬などにより血圧が安定していることの確認が必要です。血圧がコントロールされていない状態では、手術中の出血や循環器系の合併症のリスクが高まります。そのため、術前に血圧測定を行い、安全域にあることを確認してから処置を行います。コントロール良好な患者様であれば、通常のインプラント手術と同様に安全に実施可能です。
Q 心臓病がある場合は?
A 心臓病をお持ちの方でもインプラント治療は可能な場合が多いです。ただし、疾患の種類と現在の状態の安定性が最も重要な判断基準となります。心筋梗塞後間もない場合や重度の不整脈、重篤な弁膜症などの場合は慎重な判断が必要です。また、抗凝固薬の服用状況やペースメーカーの有無なども事前に確認します。当院では主治医と連携し、安全に処置が可能であることを確認したうえで治療を行います。
Q 骨粗しょう症でも可能ですか?
A 骨粗しょう症の方でもインプラント治療は可能です。ただし、服用されている薬剤の種類が非常に重要なポイントになります。特にビスホスホネート製剤やデノスマブなどを使用している場合、顎骨壊死のリスクがあるため慎重な対応が必要です。骨密度だけでなく、骨の質や治癒能力も含めて総合的に評価します。必要に応じて主治医と連携し、安全性を最優先に治療計画を立てます。
Q 抗凝固薬を飲んでいますが大丈夫ですか?
A 抗凝固薬を服用されている場合でも、インプラント治療は可能です。現在は多くの場合、薬を中止せずに出血コントロールを行いながら安全に手術を行うことが一般的です。ただし、薬剤の種類や全身状態によっては主治医と相談のうえ調整が必要になることがあります。安全性を最優先に個別に判断いたします。
Q 喫煙していてもできますか?
A 結論から申し上げると、喫煙はインプラント治療にとって非常に大きなリスク要因であり、基本的には推奨しておりません。喫煙は血流を低下させることで、
・インプラントと骨が結合しにくくなる・傷の治りが遅くなる・感染やインプラント周囲炎のリスクが高くなるといった影響があります。その結果、成功率の低下や早期脱落のリスクが明確に上がることが分かっています。当院では、最低限「術前・術後の禁煙」をお願いしており、可能であれば完全禁煙を強く推奨しています。正直にお伝えすると、喫煙を続けたままのインプラント治療は“長持ちさせる治療”としては成立しにくいため、その点をご理解いただいたうえで治療方針をご相談させていただきます。
Q 免疫力が低い場合は?
A 免疫力が低下している場合でも、インプラント治療が可能なケースはあります。ただし、原則として主治医により「外科処置が可能」と判断された場合に限り治療を行います。免疫力が低い状態では、感染リスクや創傷治癒の遅延といったリスクが高くなるため、慎重な判断が必要です。そのため、事前に全身状態や服薬状況を十分に確認し、医科との連携を行います。主治医により安全に治療可能と判断された場合には、術中は歯科麻酔科医師が全身状態を管理しながら、細心の注意を払って処置を行います。安全性を最優先に、無理のない範囲で治療を進めてまいります。
Q 術後の感染リスクは?
A インプラント治療において感染リスクはゼロではありませんが、適切な管理により大きく低減することが可能です。特に糖尿病、喫煙、口腔内の衛生状態が不良な場合はリスクが高まります。当院では術前の環境改善と術後のメンテナンスを重視し、長期的な安定を目指します。
Q 麻酔は安全ですか?
A 当院でのインプラント手術は、静脈内鎮静法(点滴による鎮静麻酔)を併用して行います。この方法では、うたた寝をしているようなリラックスした状態で手術を受けていただけるため、恐怖心や緊張を大きく軽減することが可能です。また、手術中は歯科麻酔科医師が常時立ち会い、血圧・脈拍・酸素飽和度などの全身状態をモニタリングしながら管理を行います。これにより、全身疾患をお持ちの方でも安全性に配慮した環境で処置を受けていただけます。静脈内鎮静法は全身麻酔とは異なり、呼吸を保ったまま意識レベルのみをコントロールする安全性の高い方法です。当院では、患者様の全身状態に合わせて麻酔方法を適切に選択し、安心して治療を受けていただける体制を整えております。
Q 服薬はどうなりますか?
A 基本的には現在服用されている薬は継続します。ただし、一部の薬剤については主治医と相談のうえ調整が必要となる場合があります。自己判断で中止することは避けていただき、必ず医療連携のもとで対応します。
Q 血液検査は必要ですか?
A はい、当院ではインプラント治療を行うすべての患者様に対して、事前の検査を必須としております。インプラント治療は外科処置を伴うため、全身状態の把握が非常に重要です。そのため吉本歯科医院では、提携しているかがみハーモニークリニックにて、以下の検査を受けていただいております。・血液検査(感染症の有無を含む)・心電図検査
・骨密度検査これらの検査により、全身状態やリスクを事前に把握し、安全にインプラント治療が可能かどうかを医学的に判断いたします。必要に応じて医科と連携し、治療計画を調整することで、より安全性の高い環境で手術を行っております。
Q 持病があると治療期間は延びますか?
A はい、持病の内容や全身状態によっては、治療期間が延びる場合があります。インプラント治療では、骨との結合(オッセオインテグレーション)や創傷治癒の過程が非常に重要ですが、糖尿病や免疫力の低下、骨代謝に関わる疾患などがある場合、これらの治癒過程に時間がかかることがあります。また、安全性を最優先にするため、・術前の全身状態の安定化・主治医との連携・術後の経過観察期間の確保などを十分に行う必要があるため、結果として治療期間が長くなることがあります。当院では、無理に治療期間を短縮することはせず、長期的に安定して噛める状態を維持することを最優先に治療計画を立てております。そのため、一時的に期間が延びたとしても、結果としてトラブルの少ない、より確実な治療につながります。
Q かかりつけの医師の許可は必要ですか?
A. はい、必要です。インプラント治療は外科手術を伴うため、安全に行うには事前に全身状態をしっかり確認することが重要です。高血圧・糖尿病・心疾患などの持病がある場合や、血液をサラサラにする薬などを服用されている場合は、出血や感染、治癒の遅れといったリスクが高まる可能性があります。そのため、かかりつけ医の許可なしに手術を行うことはできません。当院では、必要に応じて紹介状をお渡しし、主治医に現在の健康状態やお薬の内容を確認していただいた上で、安全に治療が行えるか判断していただきます。その結果に基づき、治療のタイミングや方法を調整し、無理のない計画で進めていきます。安心して治療を受けていただくためにも、主治医との連携を大切にしています。
Q 骨が弱い場合は?
A. 骨が弱い・少ない場合でも十分治療できる可能性があります。吉本歯科医院では、「骨がない・少ない・弱いのでインプラントはできない」と他院で診断された患者様が、四国各地から多くご来院されています。骨の量や質が不足している場合でも、骨造成(骨を増やす治療)やインプラントの埋入位置・角度の工夫などにより対応できるケースが多くあります。また、状態によっては少ない本数で固定式の歯を支える治療法(オールオン4など)をご提案できることもあります。まずはCT検査で骨の状態を正確に把握し、その方にとって無理のない安全な治療方法をご提案いたします。「骨がない=できない」とすぐに諦める必要はありません。まずは一度ご相談ください。
Q 全身疾患がある場合、失敗リスクは高いですか?
A. はい、全身疾患がある場合はリスクが高くなる可能性があります。糖尿病や心疾患、免疫力の低下などがあると、感染しやすい・傷の治りが遅い・インプラントと骨が結合しにくいといったリスクが高まります。そのため、健康な方に比べると失敗の可能性はやや上がります。ただし、きちんと全身状態がコントロールされていれば、多くの場合は安全に治療を行うことが可能です。当院では必ず事前に血液検査や全身評価を行い、必要に応じてかかりつけ医と連携した上で治療を進めます。リスクを正しく把握し、無理のない計画で進めることで、長期的に安定したインプラント治療を目指しています。
Q 治療できないケースは?
A. 状態によっては治療が難しい、または適応外となるケースもあります。全身状態やお口の環境によっては、安全性を最優先しインプラント治療を行えない場合があります。例えば、次のようなケースです。①全身疾患が重度でコントロールされていない(重度の糖尿病・心疾患など)②顎骨壊死のリスクが高い薬剤を使用している③口腔内の清掃状態が極端に悪く、感染リスクが高い④通院や術後のメンテナンスが困難。また、骨の状態や生活習慣(喫煙など)によっても適応が制限されることがあります。ただし、多くの場合は事前の治療や生活習慣の改善、主治医との連携により対応できる可能性もあります。「できない」と言われた場合でも、まずは一度ご相談ください。
Q 代替治療はありますか?
A. もちろんあります。インプラントが難しい場合でも、患者様の状態に応じて代替治療をご提案することは可能です。例えば、両隣の歯を支えにするブリッジ(固定式の被せ物)や、取り外し式の入れ歯などがあります。ただし、これらの治療はインプラントと比較すると噛む力や安定性は劣るため、「しっかり噛める」という点では限界があります。それぞれのメリット・デメリットを踏まえ、現在の状態で無理のない現実的な選択肢をご提案いたします。まずはしっかりと状況を確認した上でご相談ください。
Q 全身疾患がある場合のインプラント治療は生活制限はありますか?
A. 状態によって一時的な生活制限が必要になることがあります。全身疾患がある場合は、安全に治療を行うために、術前・術後にいくつか注意していただく点があります。例えば、手術前後は過度な運動や飲酒、喫煙を控えていただきます。また、糖尿病の方は血糖コントロールを意識していただくなど、体調管理が重要になります。服用中のお薬についても、主治医の指示により調整が必要になる場合があります。ただし、これらは多くが一時的な制限であり、日常生活を大きく制限するものではありません。主治医と連携しながら無理のない範囲で安全に治療を進めていきますので、ご安心ください。
Q 術後の注意点は?
A. 術後は感染予防と全身状態の安定が特に重要になります。全身疾患がある場合は、通常よりも傷の治りが遅くなることや感染リスクが高くなるため、術後の管理が非常に大切です。具体的には、処方されたお薬(抗生剤など)を必ず指示通りに服用し、強いうがいや患部への刺激は避けていただきます。また、喫煙や飲酒、激しい運動は一定期間控えていただく必要があります。糖尿病の方は血糖コントロールをしっかり行うこと、服薬中の方は自己判断で中断しないことも重要です。少しでも腫れや痛みが強い、出血が続くなど異常を感じた場合は、早めにご連絡ください。定期的な経過観察とメンテナンスが成功の鍵となります。
Q 費用は変わりますか?
A. 基本的に費用は変わりません。全身疾患がある場合でも、インプラント治療そのものの費用が大きく変わることはありません。ただし、より安全に治療を行うために、術前の検査(血液検査など)や主治医との連携、場合によっては全身管理(静脈内鎮静など)が必要になることがあります。その際は別途費用が発生する場合があります。安全を最優先にした治療のための必要な対応となりますので、事前にしっかりご説明いたします。
Q リスクを減らす方法は?
A. リスクは事前準備と術後管理で大きく減らせます。インプラント治療のリスクは、正しく対策することで十分にコントロール可能です。まず重要なのは、全身疾患のコントロールです。糖尿病であれば血糖値を安定させる、服薬内容を主治医と確認するなど、手術前の状態を整えることが大切です。また、喫煙は成功率を下げるため、禁煙が強く推奨されます。さらに、口腔内の清掃状態を改善し、術後は定期的なメンテナンスを継続することが重要です。当院では事前検査と医科連携を徹底し、安全性を高めた上で治療を行っています。適切な準備と管理ができれば、リスクはしっかり下げることができます。
Q どの程度なら安全ですか?
A. かかりつけ主治医のご判断が必ず必要です。全身疾患がある場合、安全にインプラント治療を行えるかどうかは、主治医の判断が重要になります。目安として、・血糖値や血圧が安定している・感染の兆候がない・全身状態がコントロールされているこのような状態であれば、安全に治療可能と判断されるケースが多いです。当院では血液検査などで全身状態を確認し、必要に応じて主治医と連携した上で、安全性を最優先に治療計画を立てていきます。
Q 他院で断られましたがインプラントできますか?
A. 断られた理由によっては対応できる可能性があります。他院でインプラントが難しいと言われた場合でも、その理由によっては当院で対応できるケースがあります。例えば、
・そもそもインプラント治療を行っていない医院で断られた場合 → 対応可能です
・「骨がない」と言われた場合 → 骨造成(骨を増やす治療)により可能な場合があります
・全身疾患が理由で断られた場合 → かかりつけ医のご判断により治療可能となるケースがあります
・咬み合わせ全体が崩れており難症例として断られた場合 → 全体的な咬み合わせを再構築する治療により対応可能です
重要なのは「なぜできないと言われたのか」です。同じ診断でも、設備や技術、治療方針によって対応できる範囲は異なります。まずは一度、詳しく検査・診断を行った上でご相談ください。
Q 相談だけでも可能ですか?
A. もちろん可能です。まずはご相談だけでも問題ありません。無理に治療を進めることはありませんので、ご安心ください。もし「自分はインプラントができるのか?」「骨はあるのか?」「何本必要なのか?」「治療期間や費用は?」など、より詳しく知りたい場合には、吉本歯科医院のインプラント初診パックをご利用ください。CT検査をもとに、より正確な診断と具体的な治療計画をご説明いたします。実際に多くの患者様がご利用されており、まず現状をしっかり把握したい方におすすめです。
インプラント治療後のメインテナンス
インプラント後のメンテナンスは必要ですか?
どれくらいの頻度で通院しますか?
メンテナンスをしないとどうなりますか?
インプラントは虫歯になりますか?
歯周病のような病気になりますか?
インプラント周囲炎とは何ですか?
どんな症状が出ますか?
自分でできるケア方法は?
歯ブラシは普通でいいですか?
電動歯ブラシは使えますか?
フロスは必要ですか?
専用の清掃器具はありますか?
メンテナンス費用はいくらですか?
一生通う必要がありますか?
サボるとどうなりますか?
定期検診では何をしますか?
レントゲンは毎回必要ですか?
クリーニング内容は?
痛みはありますか?
被せ物は交換が必要ですか?
ネジのゆるみは起こりますか?
トラブルは多いですか?
長持ちさせるコツは?
喫煙は影響しますか?
食生活は関係ありますか?
保証はありますか?
転院した場合はどうなりますか?
他院で入れたインプラントも診てもらえますか?
忙しくて通えません
最低限必要なケアは?
インプラント初診パックについて
初診パックとは何ですか?
何が含まれていますか?
費用はいくらですか?
CT検査は含まれますか?
カウンセリング内容は?
どれくらい時間がかかりますか?
当日治療はありますか?
無理に治療を勧められませんか?
相談だけでもいいですか?
セカンドオピニオンでも可能ですか?
他院の診断結果を持参してもいいですか?
骨がないかどうか分かりますか?
治療計画はその場で分かりますか?
見積もりは出ますか?
家族と相談したいです
当日決める必要はありますか?
保険は使えますか?
支払い方法は?
高齢でも受けられますか?
持病があっても大丈夫ですか?
痛みはありますか?
どんな人が受けていますか?
どれくらいの人が治療に進みますか?
予約は必要ですか?
当日キャンセルできますか?
服装の注意点は?
食事はして行っていいですか?
駐車場はありますか?
所要時間は?
何を持っていけばいいですか?
オールオン4®について

Q1. オールオン4とは何ですか?
A. 総入れ歯や多くの歯を失った方のための最先端インプラント治療です。最小4本〜のインプラントで全ての人工歯を強固に支えます。
吉本歯科医院の院長は、オールオン4の発案者である パウロ・マロ より直接指導を受けた数少ない日本人歯科医師であり、その理論と技術に基づいた「本物のオールオン4治療」を提供しています。
Q2. 何本のインプラントで支えますか?
A. 片顎につき最小4本から6本で支えます。重要なのは本数ではなく「力の分散」です。人間の噛む力は女性で100kg、男性で200kgにも及びます。噛み合わせ専門医が、この破壊的な力をどこでどう受け止めるかを緻密に計算し、最適な本数と埋め込む角度(設計図)を決定します。
Q3. 総入れ歯との違いは?
A. 噛む力が天然歯の2割以下に激減し、顎の骨を溶かし続ける総入れ歯と違い、オールオン4は骨に直接固定されるため、天然歯の約8割以上の力でしっかり噛めます。また、顎の関節を支える「噛み合わせの高さ」を正しく再構築できるため、全身のバランスが整い、頭痛や肩こりが改善する方も多くいらっしゃいます。
Q4. メリットは何ですか?
A. 最大のメリットは「手術当日に固定式の仮歯が入り、その日から噛めること」です。また、当院のような噛み合わせ専門医が設計を行うことで、一部の歯に過剰な負担がかかって壊れる「連鎖崩壊」を防ぎ、10年後・20年後も長持ちするお口の環境を作れることです。
Q5. デメリットはありますか?
A. 自由診療のため費用が高額になることと、外科手術が必要なことです。しかし当院では、手術への恐怖心や身体的負担をなくすため、専任の「歯科麻酔科医」による静脈内鎮静麻酔を用いた無痛治療を行っています。うたた寝している間に安全に手術が終わります。
Q6. 後悔する人はいますか?
A. 他院で治療を受け、「せっかく入れたのに数年でインプラントが折れた、グラグラになった」と後悔して当院へ駆け込む方は後を絶ちません。原因の多くは「噛み合わせのバランス(お口の設計図)」を無視してインプラントを埋め込んだことです。当院では、補綴(ほてつ)専門医が1ミリ以下の単位で力のコントロールを行うため、そのような後悔を防ぎます。
Q7. 向いている人は?
A. 合わない総入れ歯で苦痛な方、重度の歯周病で歯がグラグラな方です。また、他院で「骨が少ないからインプラントは無理」と断られた方にも非常におすすめです。
Q8. 向いていない人は?
A. 顎の骨の成長途中の方(16歳以下)や、重度の全身疾患がコントロールされていない方です。当院では安全を最優先するため、術前に必ず血液検査や心電図検査を行っていただき、歯科麻酔科医が全身リスクをスクリーニングした上で手術の可否を判断します。
Q9. 骨がなくてもできますか?
A. 可能なケースが非常に多くあります。オールオン4は骨が残っている硬い部分を選んで斜めにインプラントを埋め込む技術です。さらに当院では、0.5ミリ単位で解析できる医科用CTと3D立体構築画像検査を駆使し、大掛かりな骨移植なしで安全に手術できるポイントを見つけ出します。
Q10. 即日仮歯は可能ですか?
A. はい、可能です。顎の骨の中でも特に硬い部位にインプラントをしっかり固定するため、手術した当日に固定式の仮歯を装着できます。当院では、その日から無理な力がかからず安全に過ごせるよう、噛み合わせ専門医が仮歯の絶妙な調整を行います。
Q11. 手術時間は?
A. 埋め込む本数が少ないため、だいたい1時間〜2時間程度で終わります。当院では歯科麻酔科医と執刀医(院長)の「医師2名体制」で行うため、万が一の事態にも即座に対応できる極めて安全でスムーズな手術環境を整えています。
Q12. 痛みはありますか?
A. 手術中は静脈内鎮静麻酔により、痛みや恐怖心は全く感じません。術後も、無切開・無剥離(フラップレス)など極力身体に負担をかけない術式を選択し、腫れや痛みを最小限に抑えます。
Q13. 費用はいくらですか?
A. 当院の場合、上顎189万円(税別)、下顎175万円(税別)+最終補綴物費用となります。この費用には、他院ではオプションになりがちな「CT・3D解析費用」「歯科麻酔科医による静脈鎮静麻酔」「万全のバックアップ機材」など、患者様の命を守るための『見えない医療安全コスト』が全て含まれています。
Q14. 治療期間はどれくらいですか?
A. 手術当日に仮歯が入りますが、インプラントと顎の骨が完全に結合するまで下顎で約6ヶ月、上顎で約9ヶ月かかります。当院ではこの期間を利用して、患者様の噛み癖や顎の動きの変化を緻密に観察・リハビリし、一生涯機能する最終的な被せ物を設計していきます。
Q15. 食事はいつからできますか?
A. 手術当日から柔らかいお食事をしていただくことが可能です。ただし、骨と結合するまでの半年間はインプラントを守るため硬いものは避けていただきます。噛み合わせ専門医が特定のインプラントに破壊的な力が加わらないよう調整していますので、安心してお食事ができます。
Q16. 見た目は自然ですか?
A. 非常に自然で美しい仕上がりになります。歯だけでなく、失われた歯茎のボリュームも回復させるため、口元のシワやたるみ(老人性顔貌)が改善し、10歳以上若返ったような自然な表情を取り戻すことができます。
Q17. 外さなくていいですか?
A. ご自身で取り外す必要はありません。ネジで強固に固定されています。ただし、プロフェッショナルなメンテナンス時や万が一のトラブルの際には、歯科医師が安全に取り外して清掃や修理ができる「ネジ止め式」を当院では採用しています(外せないセメント固定は採用していません)。
Q18. 清掃はどうしますか?
A. ご自身の天然の歯と同じように歯ブラシで磨いていただきます。当院では予防のプロである専任の歯科衛生士が、インプラントを長持ちさせるための専用器具(音波ブラシ等)を使った正しいお手入れ方法を徹底的に指導いたします。
Q19. メンテナンスは必要ですか?
A. 絶対に必要です。インプラントは虫歯にはなりませんが、汚れが溜まると歯周病(インプラント周囲炎)になり抜け落ちてしまいます。当院では1〜3ヶ月ごとに、プロによる徹底的なクリーニング(PMTC)と、「噛み合わせのバランスに狂いが生じていないか」のミリ単位のチェックを必ず行います。
Q20. 寿命はどれくらいですか?
A. 世界で初めてインプラントを入れた方は40年以上問題なく使用されました。「正しい設計図(噛み合わせ)」と「徹底したメンテナンス」が揃えば、何十年も使い続けることが可能です。だからこそ当院は、50年後も部品が供給される世界最高峰のインプラントメーカー(ノーベルバイオケア社等)しか使用しません。
Q21. 壊れることはありますか?
A. 人間の噛む力(100kg〜200kg)が特定のインプラントに集中すれば、人工物である以上、上の歯が欠けたり中のネジが折れたりすることがあります。当院が「噛み合わせ」に徹底的にこだわるのは、この破壊的な力を全体に分散させ、インプラント本体や顎の骨が壊れるのを未然に防ぐためです。
Q22. 修理は可能ですか?
A. はい、可能です。当院が採用する世界一流メーカーのインプラントは、過剰な力がかかった時に「インプラント本体や骨を守るために、あえて中の小さなネジが身代わりになって折れてくれる」というヒューズのような安全設計になっています。そのため、中のネジを交換すれば元通りに修理が可能です。
Q23. 話しにくくなりませんか?
A. 総入れ歯のように上顎の天井部分を大きくプラスチックで覆うことがないため、発音を邪魔せず、ご自身の歯があった頃のように自然に会話が楽しめます。
Q24. 匂いは出ませんか?
A. 適切な清掃と定期メンテナンスを継続していれば匂いは出ません。当院では、インプラントと被せ物の間に細菌が侵入しにくい精密な適合と設計を行うため、嫌な口臭の原因となるインプラント周囲炎のリスクを極限まで抑えています。
Q25. 保証はありますか?
A. 当院のオールオン4の費用には、「最終補綴物装着日から2年間のメンテナンス費用」および「最終補綴までの修理費用」が含まれています。何か問題が起きた際のリカバリーを含め、患者様と一生涯のお付き合いをする覚悟で治療を提供しています。
Q26. 高齢でもできますか?
A. 年齢の上限はありません。当院では80代の方の手術実績も豊富です。ご高齢の方ほど見えない全身リスクが潜んでいるため、術前の血液検査・心電図検査によるスクリーニングと、歯科麻酔科医による術中モニタリングを徹底し、極めて安全な環境下で手術を行います。
Q27. 他院で断られました
A. 決して諦めないでください。「骨がない」と断られた方でも、0.5mm単位のCT解析と3D立体構築シミュレーション、そして斜めに埋め込む技術や骨再生療法(GBR・サイナスリフト等)を駆使することで、当院で安全にインプラント治療が可能になった患者様が四国中から来院されています。
Q28. 上だけ・下だけできますか?
A. もちろん可能です。特に「下顎」をオールオン4(固定式)にするだけでも、噛み合わせの土台(基礎)が圧倒的に安定します。下がしっかり固定されることで、上顎の入れ歯の転覆やズレも激減し、驚くほど噛めるようになります。
Q29. 通院回数は?
A. 抜歯とインプラントの埋め込みを1回の手術で(即日)行うため、外科的な負担と通院回数を大幅に短縮できます。ご遠方の患者様には、事前に専任カウンセラーが無理のないスケジュールを調整し、ご予約枠をしっかり確保いたします。
Q30. 自分に向いているか知りたい
A. ネットの情報や自己判断だけでは、お口の本当の骨の量や噛み合わせの狂いは分かりません。吉本歯科医院では、CT・3D画像診断と補綴専門医による噛み合わせ診査を含む「インプラント初診パック(税込5,500円)」をご用意しています。まずはご自身の現状の「正しい設計図」を知るために、ぜひ一度ご相談にお越しください。
インプラントオーバーデンチャー
オーバーデンチャーとは何ですか?
通常の入れ歯との違いは?
インプラントは何本必要ですか?
メリットは何ですか?
デメリットはありますか?
外れにくくなりますか?
噛む力はどれくらい上がりますか?
費用はいくらですか?
オールオン4との違いは?
どちらが良いですか?
高齢でもできますか?
骨が少なくても可能ですか?
手術は必要ですか?
痛みはありますか?
治療期間は?
メンテナンスは必要ですか?
外して掃除しますか?
匂いは出ませんか?
壊れることはありますか?
修理は可能ですか?
見た目は自然ですか?
発音への影響は?
保険との違いは?
長持ちしますか?
部分的にできますか?
他院で断られました
即日対応は可能ですか?
通院回数は?
将来的に変更できますか?
自分に向いているか知りたい
